Publicado em: 2 de agosto de 2022
O surto de varíola dos macacos já foi confirmado em 16 países e várias regiões do mundo. No Brasil, há mais de 1,3 mil casos confirmados e, na semana passada, houve o primeiro óbito pela doença. O Instituto Nacional de Infectologia Evandro Chagas (INI/Fiocruz) integra o Centro de Operação de Emergências criado pelo Ministério da Saúde para monitorar a situação. Coordenado pelo Ministério da Saúde, o grupo conta com representantes do Conselho Nacional de Secretários de Saúde (Conass), Conselho Nacional de Secretarias Municipais de Saúde (Conasems), Organização Pan-Americana de Saúde (Opas/OMS) e Agência Nacional de Vigilância em Saúde (Anvisa). Ontem (01) à tarde, o ministro da Saúde, Marcelo Queiroga, anunciou que o país vai receber a tecovirimat, um antiviral desenvolvido para tratamento desse tipo de varíola.
O medicamento tem aprovação da Agência Europeia de Medicamentos e será fornecido em parceria com a Opas. Sua ação é via bloqueio de uma proteína do vírus, barrando seu alastramento pelo organismo. O objetivo é, inicialmente, usá-lo para tratamento de casos mais graves. O ministro também disse que o país comprará 50 mil doses de vacina contra a doença, com previsão de chegada das primeiras doses em setembro e o restante no mês seguinte.
No Pará a Sala de Situação sobre a varíola dos macacos é composta pelos Centros de Informações Estratégicas em Vigilância em Saúde (Cievs) de Belém e Ananindeua, na região metropolitana, Secretaria de Estado de Saúde Pública e pelo Instituto Evandro Chagas. O processo de enquadramento como caso suspeito, notificado e confirmado, é complexo e se baseia em avaliação clínica, critérios epidemiológicos e diagnóstico laboratorial diferencial. A confirmação, pela Sespa, do primeiro caso da doença no Estado, reforçou a vigilância. Apesar de o paciente ter sido notificado oficialmente em Ananindeua, ele mora em Belém, onde segue em isolamento e tratamento.
Enquanto não há vacina disponível no Brasil, a melhor forma de combater a doença é adotar hábitos de prevenção. A varíola dos macacos é causada pelo vírus Monkeypox, mesma família da varíola humana, porém menos letal. A doença não faz distinção de pessoas. Todos estão suscetíveis à contaminação, se expostos às formas de transmissão do vírus, principalmente por contato com lesões de pele ou fluidos corporais (gotículas respiratórias expelidas no ato de falar, tossir ou espirrar); e compartilhamento de objetos pessoais (talheres, roupas de cama e banho, lâminas de depilação e outros). Os sintomas podem ser leves ou graves e se caracterizam por febre, dor de cabeça, dores musculares, dores nas costas, gânglios inchados, calafrios e exaustão e surgimento de pequenos caroços – semelhantes aos da catapora e da sífilis –, que formam uma crosta e depois caem. As lesões podem ser dolorosas e causar coceira.
A prevenção pode ser feita eviatndo contato com pessoas contaminadas ou que tenham tido contato direto com casos confirmados. Além disso, é importante manter a higiene das mãos com água e sabão ou álcool em gel e preferir usar máscara, especialmente em locais fechados. Luvas e outras roupas e equipamentos de proteção individual devem ser usados ao cuidar dos doentes, seja em uma unidade de saúde ou em casa.
O vírus monkeypox pertence ao gênero orthopoxvirus. É considerado zoonose viral (transmitido aos seres humanos a partir de animais). O período de incubação é geralmente de seis a 13 dias, mas pode variar de cinco a 21 dias, segundo a OMS. O nome se origina da descoberta inicial do vírus em macacos em um laboratório dinamarquês em 1958. O primeiro caso humano foi identificado em uma criança na República Democrática do Congo, em 1970.
Passa a ser considerado caso suspeito qualquer pessoa, de qualquer idade, que apresente pústulas (bolhas) na pele de forma aguda e inexplicável e esteja em um país onde a varíola dos macacos não é endêmica. Se este quadro for acompanhado por dor de cabeça, início de febre acima de 38,5°C, linfonodos inchados, dores musculares e no corpo, dor nas costas e fraqueza profunda, é preciso fazer exame para confirmar ou descartar a doença. Casos considerados “prováveis” incluem sintomas semelhantes, como contato físico pele a pele ou com lesões na pele, contato sexual ou com materiais contaminados 21 dias antes do início dos sintomas. Soma-se a isso histórico de viagens para um país endêmico ou ter tido contato próximo com possíveis infectados no mesmo período ou ter resultado positivo em teste sorológico de orthopoxvirus na ausência de vacinação contra varíola ou outra exposição conhecida ao vírus. A confirmação laboratorial é através do PCR (Reação em Cadeia da Polimerase) em tempo real ou sequenciamento.
A vacinação contra a varíola tradicional é eficaz também para a varíola dos macacos, mas a OMS explicou que pessoas com 50 anos ou menos podem estar mais suscetíveis já que as campanhas de vacinação contra a varíola foram interrompidas pelo mundo quando a doença foi erradicada em 1980.
A médica infectologista do INI/Fiocruz Marília Santini esclarece que para se contaminar é necessário contato íntimo e prolongado com pessoa doente e com as lesões: morar na mesma casa, dormir na mesma cama, manter relações sexuais, cuidar de uma criança, cuidar de um idoso… A doença também pode ser transmitida durante a gravidez ou no parto, pelo contato íntimo que a mãe tem com o bebê nesse momento. Ela explica que os primeiros sintomas são inespecíficos, duram poucos dias – de 1 a 3 – e são comuns a qualquer virose, como febre, dor de cabeça, cansaço, mal-estar geral. “Logo em seguida, aparecem lesões na pele. Podem ser poucas ou muitas e em qualquer local do corpo, na pele ou em mucosas: perto do ânus, dentro da boca, perto da uretra… cada pessoa manifesta de uma forma. Elas surgem como pequenas manchinhas vermelhas, sobre as quais crescem bolhas cheias de secreção. Em seguida, essas bolhas se rompem, formam uma crosta, uma casquinha, e depois se curam. Esse processo – entre aparecer a primeira manchinha vermelha, sumir tudo e ficar sem lesões – leva de duas a quatro semanas, normalmente”.
A cientista conta que o exame para diagnóstico é uma coleta com cotonete, como aquele swab na garganta ou no nariz no caso da Covid, só que feita na lesão da pele. Não é um exame de sangue, não é uma sorologia. A amostra vai para um laboratório de referência e o resultado é encaminhado para a unidade que solicitou o exame em dois ou três dias. O tratamento consiste, basicamente, em tratar os sintomas. Se o paciente tiver febre ou dor são receitados analgésicos e anti-inflamatórios normais. Não é recomendado usar pomada nem creme sobre as lesões. Também não se deve cobri-las, para que elas possam secar mais rapidamente e não infecionar. Além disso, é importante evitar traumas nessas lesões, com o uso de lâminas de barbear ou fazer depilação. “Pacientes com muita coceira devem procurar manter a unha curta para não machucar. E aqueles que usam lente de contato têm que suspender o uso durante o período de infecção. Ao colocá-la, o paciente pode acabar levando o vírus para o olho sem querer, o que pode causar lesões na vista. Essa é uma complicação conhecida que pode levar até à cegueira”, alerta a infectologista, comentando, ainda, que no momento o maior número de casos é entre pessoas com menos de 40-50 anos.

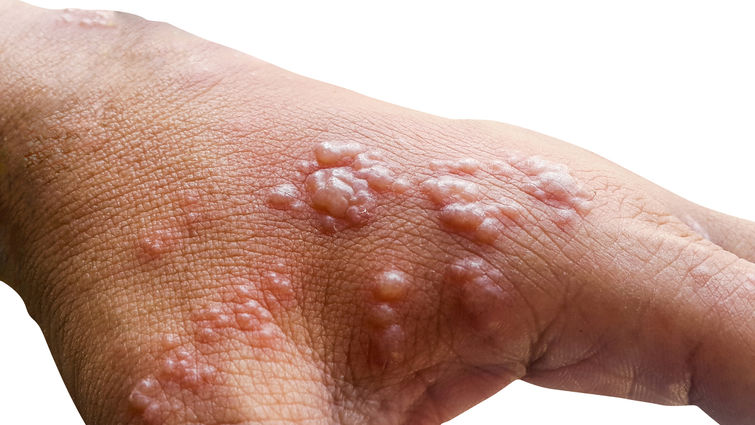
Skin infected Herpes zoster virus on the arms 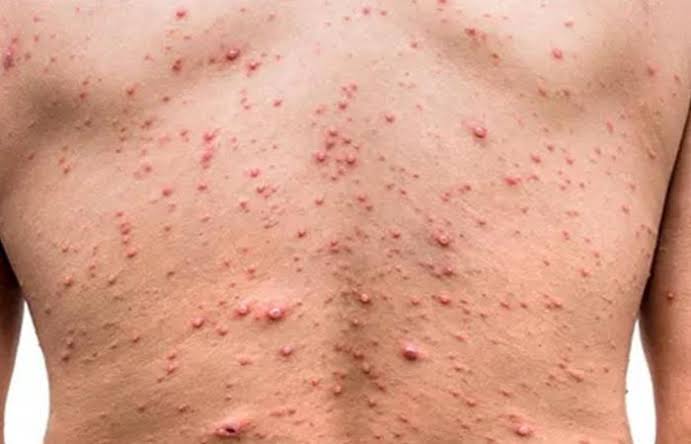










Comentários